FISIOTERAPIA EN PROSTATITIS CRÓNICA
Tiempo de lectura aprox: 2 minutos, 54 segundos
Podríamos definirla como dolor y sensación de incomodidad en la región pélvica (periné y genitales), asociado a síntomas urinarios como dificultad del vaciado, disuria (dolor al orinar), aumento de la frecuencia miccional y disfunción sexual. Se diagnostica siempre en ausencia de otra patología como cáncer, infecciones activas o cambios anatómicos, y suele tener consecuencias a nivel cognitivo, emocional y de relaciones sociales.
La prostatitis se clasifica, desde los años 90, en:
· I: prostatitis aguda y de origen bacteriológico
· II: crónica y de origen bacteriológico
· IIIA: crónica sin origen bacteriológico, pero cursa con muchos leucocitos en pruebas analíticas.
Estas tres representan un 5 % de los casos y el tratamiento con alfa-bloqueantes, antibióticos o analgésicos no consiguen reducir los síntomas.
· IIIB: Prostatitis crónica o síndrome de dolor pélvico crónico en el hombre. El 95% de los hombres diagnosticados como tal, no tienen evidencia de inflamación o infección. Por lo que este hallazgo nos lleva a prestar atención a este grupo mayoritario y a buscar nuevos mecanismos que expliquen este proceso como: la disfunción muscular y nerviosa.
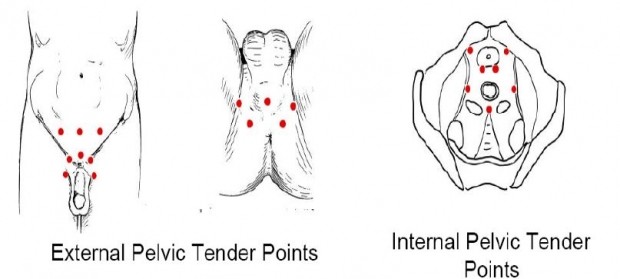
Esta disfunción neuromuscular se trata de la producción de puntos gatillo miofasciales, dentro de bandas tensas en los músculos del suelo pélvico, generando el acortamiento de estos músculos y el desarrollo de dolor neuropático. Estos puntos llegan a producir síndromes de dolor pélvico crónico por tres mecanismos: tensión local alrededor de los órganos afectados y patrones musculares referidos, reflejos viscero – somáticos y somato viscerales y sensibilización central. Esto es debido a que los nervios aferentes de las vísceras pélvicas y profundos van al tálamo, el cual no tiene una capacidad tan discriminativa como los nervios que conducen el tacto a través de la piel, lo que lleva al paciente a no percibir los síntomas como de daño muscular sino de forma más difusa, reforzando así el posible estrés emocional ante el desconocimiento del origen.
Los músculos frecuentemente afectados son:
· Elevador del ano, hallándose más afectada su parte anterior o porción puborectal (síntomas más viscerales), o el fascículo ileococcigeo (dando dolor hacia esfínter anal y periné).
· Esfínter del ano
· Coccígeo: relacionado más con síntomas intestinales.
· Bulboesponjoso e isquiocavernoso, que se trata de musculatura superficial.
· También hay músculos vecinos que pueden generar puntos gatillo latentes: obturador interno, cuadrado lumbar, ilopsoas, recto del abdomen, piramidal y glúteo medio.
¿Qué causas existen?
· Tensión muscular crónica desde infancia ( estreñimiento crónico, entrenamientos deportivos exigentes, estrés)
· Traumas en ciclismo por impactos y compresión con el sillín (o bien lesiones agudas en otros deportes)
· Tras cirugías urológicas
· Por infecciones urinarias de repetición, inflamación real de órganos pélvicos, fisuras o hemorroides.
¿Cómo se diagnostica?
· Mediante una exploración física, tanto de la propia próstata como de las bandas tensas musculares, para realizar un diagnóstico diferencial.
· Mediante otras pruebas como: análisis bacteriológico tras masaje prostático (para detectar este origen), electromiografía y/o manometría anal (que detecta el aumento de tensión). A veces es común que la PSA en sangre (marcador utilizado para descartar cáncer de próstata), también se eleve levemente en los hombres con prostatitis.
El tratamiento prostatitis crónica a nivel de fisioterapia deberá ir dirigido a conseguir periodos libres de dolor, para desactivar las vías nociceptivas que han hecho que éste se cronifique.
Es importante evitar factores perpetuadores como: una alimentación proinflamatoria, estrés. Para ello una opción es aportar antioxidantes por medio de la fitoterapia.
Para su tratamiento combinaremos las siguientes técnicas:
· Liberación de los puntos gatillo con masaje, presión, estiramientos o punción seca.
· Acupuntura y electro acupuntura.
· TENS y electro estimulación del nervio tibial posterior.
· Ultrasonidos, laser, y magnetoterapia.
· Biofeedback negativo para bajar el tono muscular.
· Técnica de relajación progresiva de Jacobson, yoga, control postural, etc.
Según la experiencia de Anderson y Weiss, después de tres o cuatro meses en tratamientos semanales y realizando las técnicas autoaplicadas en el domicilio, se consigue una clara mejoría. La reducción del cuadro doloroso de forma definitiva es una carrera de fondo que puede durar hasta dos años.
Para ello desde el Centro médico y de rehabilitación Premium Health & Sport, puede contar con todo el equipo y su predisposición a siempre estar en contacto con urólogos y médicos de la unidad del dolor, que puedan estar implicados en su tratamiento.
Fuentes bibliográficas:
Cohen, J. M., Fagin, A. P., Hariton, E., Niska, J. R., Pierce, M. W., Kuriyama, A., … & Dimitrakoff, J. D. (2012). Therapeutic intervention for chronic prostatitis/chronic pelvic pain syndrome (CP/CPPS): a systematic review and meta-analysis. PloS one, 7(8), e41941.
Anderson, R. U., Wise, D., Sawyer, T., Glowe, P., & Orenberg, E. K. (2011). 6-day intensive treatment protocol for refractory chronic prostatitis/chronic pelvic pain syndrome using myofascial release and paradoxical relaxation training. The Journal of urology, 185(4), 1294-1299.
https://www.jurology.com/article/S0022-5347(10)05187-6/fulltext
Cornel, E. B., van Haarst, E. P., Schaarsberg, R. W., & Geels, J. (2005). The effect of biofeedback physical therapy in men with chronic pelvic pain syndrome type III. European urology, 47(5), 607-611.
Entradas relacionadas

Anatomía humana
La anatomía es la rama de la biología que estudia la estructura y organización del cuerpo de los seres vivos, especialmente el cuerpo humano. Su definición incluye el análisis de la forma, posición y [...]
Qué es la osteopatía y para qué sirve
La osteopatía es una disciplina terapéutica de gran popularidad gracias a su enfoque integral, holistico y no invasivo en el tratamiento de diversas dolencias. En este artículo, explicamos en detalle [...]

Sequedad vaginal
La menopausia es una etapa natural en la vida de las mujeres que marca el fin de la menstruación y la capacidad reproductiva. Este proceso, que suele ocurrir entre los 45 y 55 años, trae consigo una s [...]



