Síndrome de dolor femoropatelar: definición, síntomas, causas y tratamiento
Tiempo de lectura aprox: 4 minutos, 58 segundos
Tabla de contenidos
Definición
El síndrome de dolor femoropatelar es una lesión común que se entiende mejor como un dolor anterior inespecífico de la rodilla que resulta de una disfunción en las fuerzas mecánicas entre la rótula y el fémur (1), por lo tanto en el síndrome de dolor femoropatelar se producen desequilibrios de las fuerzas que controlan el movimiento rotuliano durante la flexión y extensión de rodilla, sobrecargando la articulación (2).
El síndrome de dolor femoropatelar limita las actividades de la vida diaria que exigen flexión de la rodilla como subir y bajar escaleras, ponerse en cuclillas o permanecer sentado (3).
Prevalencia
El síndrome de dolor femoropatelar se considera la lesión por uso excesivo más común del miembro inferior y es más prevalente en individuos físicamente activos (4).
Afecta tanto a la población general como a grupos muy activos, como los deportistas. Tiene una mayor incidencia en mujeres que en hombres, especialmente entre los 15 y los 30 años y representa entre el 25% y el 40% de todos los trastornos tratados en medicina deportiva (2).
Síntomas
Los síntomas más habituales es el dolor retropatelar o dolor peripateral difuso durante actividades como correr, subir y bajar escaleras, ponerse de cuclillas y sentarse con las rodillas flexionadas durante períodos prolongados de tiempo (5).
Las personas que padecen el síndrome de dolor femoropatelar a menudo describen que el dolor está debajo o alrededor de la rótula, y a menudo es difícil de localizar. Los síntomas suelen aparecer de forma gradual y pueden ser bilaterales. La inflamación de la rodilla no es característica del síndrome del dolor femoropatelar, aunque los pacientes pueden referir sensación de rigidez, especialmente con la flexión de la rodilla. La crepitación y los trastornos funcionales son característicos del síndrome de dolor femoropatelar (2).
Además del dolor, la presentación clínica de este síndrome incluye debilidad muscular y alteración de la biomecánica de miembros inferiores (4).
Etiología y factores de riesgo
La etiología del dolor de esta patología es multifactorial e implica una combinación de factores intrínsecos y extrínsecos.
Factores de riesgo extrínsecos
Incluyen el tipo de actividad, la práctica de un deporte agresivo y repetitivo o el cambio en la intensidad de una actividad física.
También pueden considerarse factores extrínsecos las irregularidades en la actividad deportiva, las condiciones ambientales o la superficie y el equipamiento utilizado (5).
Factores de riesgo intrínsecos
Están relacionados con características individuales:
• La pronación alterada o excesiva del pie puede resultar en una rotación interna compensatoria de la tibia y un aumento de la tensión en valgo (5).
• Factores biomecánicos, como el mal recorrido de la rótula, la debilidad de los músculos de las extremidades inferiores, especialmente del cuádriceps, así como los abductores de la cadera y los rotadores externos y la activación retardada del vasto interno (1). El músculo cuádriceps estabiliza el deslizamiento de la rótula a través del surco femoral, por lo que un desequilibrio entre la fuerza del músculo vasto medial oblicuo y otros grupos de músculos cuádriceps puede provocar un desplazamiento lateral de la rótula, lo que da como resultado una tensión de la articulación femororrotuliana en la carilla lateral (5).
• Un mayor movimiento de la cadera en el plano frontal y transversal puede afectar las fuerzas laterales que actúan sobre la rótula (5).
• La rotación interna del fémur durante la fase de apoyo está relacionada con el desplazamiento lateral de la rótula y por tanto puede contribuir a la alteración de la rótula (5).
• También pueden aumentar el estrés de la articulación la tensión de los isquiotibiales, de la banda iliotibial, la tensión del retináculo rotuliano y la hiperactividad (5).
• La flexibilidad limitada de cuádriceps y gastrocnemio. Se puede argumentar un vínculo directo entre la flexibilidad disminuida del cuádriceps y el síndrome de dolor femoropatelar, ya que un cuádriceps acortado puede resultar en un aumento de las fuerzas de contacto entre el cartílago retropatelar y el surco troclear (6).
• Características físicas como la anteversión femoral, rotación interna del fémur, mala alineación rotuliana, o hipermovilidad rotuliana. El síndrome de dolor femoropatelar también puede estar relacionado con el genu recurvatum, rodilla en valgo, torsión tibial lateral y otras disfunciones (2).
Por otro lado, los factores psicológicos, como altos niveles de ansiedad y creencias de evitación del miedo, también afecta en la aparición de este síndrome doloroso (2).
Diagnóstico
Actualmente la teoría más aceptada detrás de síndrome de dolor femoropatelar relaciona los síntomas con un estrés excesivo de la articulación femororrotuliana modificando la homeostasis de los tejidos blandos, y la hiperinervación y vascularización resultante del tejido isquémico puede provocar la sensación de dolor.
Dado que no existe consenso sobre la definición de un diagnostico, no es posible la validación de las pruebas clínicas. Por tanto, suele ser un diagnóstico basado en la exclusión de otras patologías (3,5).
Sin embargo, el dolor al ponerse en cuclillas, sugiere una fuerte tendencia hacia el diagnóstico, así como la prueba de sentadilla. Esta prueba se utiliza en la práctica clínica porque aumenta considerablemente la carga sobre la articulación de la rodilla y, en consecuencia, exacerba los síntomas en esta área (3).
Tratamiento
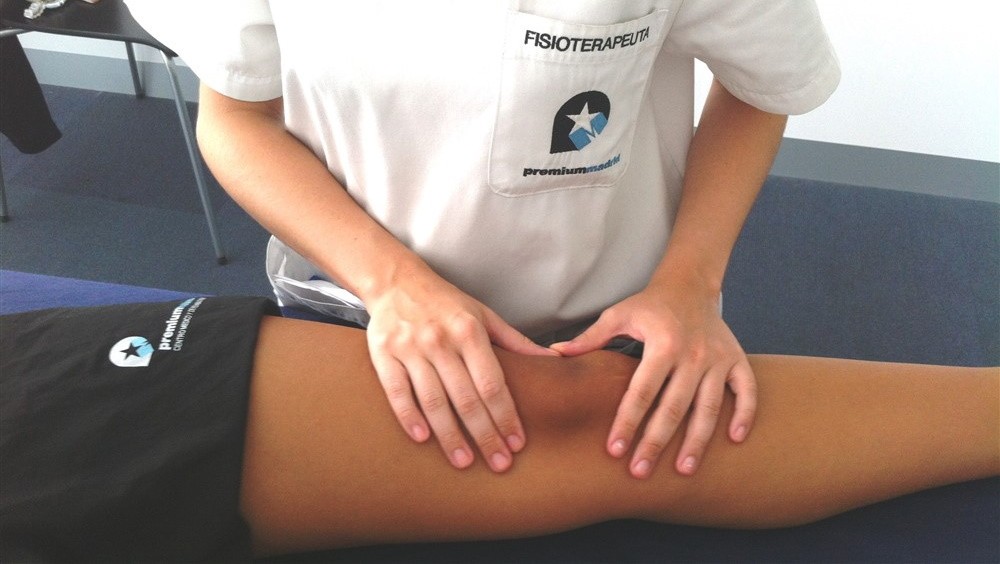
Dentro de la Fisioterapia se encuentran varias herramientas que se utilizan para reducir la intensidad del dolor y las limitaciones funcionales asociadas a la patología. Entre estas herramientas se encuentra la realización de un correcto fortalecimiento del cuádriceps con la combinación de estiramientos de facilitación neuromuscular propioceptiva (5,7). Además hay que incluir un fortalecimiento de los grupos musculares de la cadera, ya que esta musculatura influyen en la cinemática de la articulación femororrotuliana y por lo tanto un equilibrio de esta musculatura dará como resultado una disminución de la carga en la articulación y en el dolor. Es importante añadir ejercicios de tronco para lograr una mayor reducción del dolor, ya que se consigue una mejor alineación de la articulación de la extremidad inferior con una disminución de la presión en la rótula (5).
También es importante la terapia manual, consistente en diferentes técnicas de manipulación y movilización para lograr la reducción del dolor mejorando la funcionalidad y movilidad de la articulación (2). Estas técnicas abordan la articulación femororrotuliana, articulación tibiofemoral, columna lumbar y articulación sacroilíaca. Las movilizaciones de la articulación femorrotulianas y la movilización del tejido blando lateral de la rodilla disminuyen la tensión del tejido blando peripatelar asociada con el síndrome doloroso. Además, el tratamiento de la columna lumbar y la articulación sacroilíaca disminuye la inhibición del músculo cuádriceps (8). La movilización femororrotuliana y las técnicas de tejido blando de la rodilla reducen la tensión muscular y fascial de las estructuras laterales que conducen a un recorrido lateral de la rótula que contribuye al dolor de rodilla (8).
En resumen, el mejor tratamiento conlleva el aumento de la fuerza muscular funcional, la mejora del comportamiento sensoriomotor y la restauración de la alineación de la rotula con mejora del control motor (5).
Un programa de tratamiento integral debe adaptarse a las necesidades individuales de cada paciente (5). En Premium Health & Sport disponemos de un equipo multidisciplinar de profesionales y medios técnicos para conseguir una recuperación completa y funcional de tu lesión, asegurándote una vuelta a tu deporte tras una correcta readaptación deportiva.
Coge cita online de fisioterapia deportiva, nuestros más de 4000 deportistas nos avalan.
Si desea más información puede visitar nuestro canal de YouTube.
Bibliografía
1. Saltychev M, Dutton R, Laimi K, Beaupré G, Virolainen P, Fredericson M. Effectiveness of conservative treatment for patellofemoral pain syndrome: A systematic review and meta-analysis. Journal of Rehabilitation Medicine. 2018;50(5):393-401.
2. Espí-López G, Arnal-Gómez A, Balasch-Bernat M, Inglés M. Effectiveness of Manual Therapy Combined With Physical Therapy in Treatment of Patellofemoral Pain Syndrome: Systematic Review. Journal of Chiropractic Medicine. 2017;16(2):139-146.
3. Nunes G, Stapait E, Kirsten M, de Noronha M, Santos G. Clinical test for diagnosis of patellofemoral pain syndrome: Systematic review with meta-analysis. Physical Therapy in Sport. 2013;14(1):54-59.
4. Santos T, Oliveira B, Ocarino J, Holt K, Fonseca S. Effectiveness of hip muscle strengthening in patellofemoral pain syndrome patients: a systematic review. Brazilian Journal of Physical Therapy. 2015;19(3):167-176.
5. Clijsen R, Fuchs J, Taeymans J. Effectiveness of Exercise Therapy in Treatment of Patients With Patellofemoral Pain Syndrome: Systematic Review and Meta-Analysis. Physical Therapy. 2014;94(12):1697-1708.
6. Pappas E, Wong-Tom W. Prospective Predictors of Patellofemoral Pain Syndrome. Sports Health: A Multidisciplinary Approach. 2012;4(2):115-120.
7. Alba-Martín P, Gallego-Izquierdo T, Plaza-Manzano G, Romero-Franco N, Núñez-Nagy S, Pecos-Martín D. Effectiveness of therapeutic physical exercise in the treatment of patellofemoral pain syndrome: a systematic review. Journal of Physical Therapy Science. 2015;27(7):2387-2390.
8. Eckenrode B, Kietrys D, Parrott J. Effectiveness of Manual Therapy for Pain and Self-reported Function in Individuals With Patellofemoral Pain: Systematic Review and Meta-analysis. Journal of Orthopaedic & Sports Physical Therapy. 2018;48(5):358-371.
Entradas relacionadas

Anatomía humana
La anatomía es la rama de la biología que estudia la estructura y organización del cuerpo de los seres vivos, especialmente el cuerpo humano. Su definición incluye el análisis de la forma, posición y [...]
Qué es la osteopatía y para qué sirve
La osteopatía es una disciplina terapéutica de gran popularidad gracias a su enfoque integral, holistico y no invasivo en el tratamiento de diversas dolencias. En este artículo, explicamos en detalle [...]

Sequedad vaginal
La menopausia es una etapa natural en la vida de las mujeres que marca el fin de la menstruación y la capacidad reproductiva. Este proceso, que suele ocurrir entre los 45 y 55 años, trae consigo una s [...]



