Tiempo de lectura aprox: 3 minutos, 16 segundos
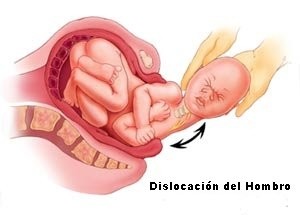
La parálisis braquial obstétrica (PBO) continúa siendo una consecuencia desafortunada tras un parto difícil. La parálisis del miembro superior constituye uno de los traumatismos obstétricos más frecuentes. En función del traumatismo obstétrico, de su importancia e intensidad, pero también de la posición en la que se encuentran la cabeza y el brazo en el momento del traumatismo, las lesiones pueden ser más o menos extensas. Globalmente, en la clínica se presentan 3 tipos de cuadros:
- SUPERIOR (Erb-Duchenne): Es la más frecuente, afecta a las ramas C5-C6, y en ocasiones a C7, aparece normalmente como consecuencia de partos con presentación cefálica en niños de más de 4 kg de peso que requieren fórceps o ventosas como instrumentación, donde se produce una tracción de las ramas superiores del plexo braquial. El mecanismo de dicha tracción se basa en la combinación de un bloqueo del hombro anterior con una inclinación lateral de la columna cervical en sentido contrario.Se ven comprometidos los músculos del hombro (músculos abductores, rotadores externos y extensores del hombro) y los músculos flexores y supinadores del antebrazo. Clínicamente, el hombro afectado está más bajo. En general, la funcionalidad de los dedos está conservada, la mano puede cerrarse, pero no son posibles la abducción, la supinación, el levantamiento del brazo y la flexión del codo.
- INFERIOR( Dejerine-Klumpke): involucra a las ramas C8-T1, se relaciona con niños de menos de 3 kg nacidos tras una presentación de nalgas y con un mecanismo diferente, que consiste en una flexión lateral y eventualmente una hiperextensión de la columna cervical combinado con una tracción sobre la cabeza. En partos con presentación de nalgas donde los brazos del neonato se encontraban en hiperabducción ante la imposibilidad de sacarlos antes que la cabeza. Estas lesiones aisladas de C8-D1 son extremadamente raras en la actualidad, debido a un cambio en la actitud obstétrica con respecto a la finalización de los partos con presentación de nalgas, ya que se tiende a una mejor planificación del expulsivo y realización de cesáreas.
Se comprometen los músculos flexores de la muñeca y de la mano, así como los músculos intrínsecos de la mano, se origina una mano caída que no puede cerrarse por completo.
- TOTAL: cuando se afectan tanto las ramas superiores como inferiores del plexo, puede asociarse un síndrome de Horner (por lesión del Ganglio estrellado adyacente a C8 y T1) y una parálisis hemidiafragmática (por daño del nervio frénico en su origen, C3-C5) ipsilaterales, siendo considerados como indicadores de la gravedad de la plexopatía. En este tipo se afectan todas las raíces y da lugar a un miembro completamente inerte e insensible. Al existir afección de todos los componentes del plexo, hay parálisis absoluta, abolición de reflejos y pérdida sensorial.
Habitualmente la PBO se considera como consecuencia de un daño por tracción del plexo braquial durante las maniobras del parto, pero la mayoría de los estudios consideran la macrosomía fetal (alto peso del niño al nacer) y la presentación de nalgas como el factor de riesgo principal, seguido de otros traumatismos generados durante el parto como son las fracturas de clavícula, fracturas de húmero e incluso luxaciones posteriores de hombro. Otros factores valorados son:
- Distocia de hombros.
- Partos prolongados.
- Partos vaginales instrumentados.
- Maniobras empleadas para liberar los hombros.
- Factores relacionados con la madre: obesidad, edad, diabetes, paridad…
Algunos autores insisten en sus conclusiones en que la etiología de la parálisis braquial asociada al nacimiento no se relaciona de manera absoluta con el mecanismo de tracción, ya que existen casos de PBO diagnosticados tras partos finalizados mediante cesárea, por lo que se plantean si la etiología es realmente la tracción realizada para la extracción del niño del útero o si se deben buscar otros factores prenatales, como por ejemplo la mayor o menor elasticidad de las formaciones fibrosas que anclan el plexo braquial a la columna cervical y aponeurosis profundas.
La mayoría de los niños con plexopatía braquial obstétrica se recuperan sin déficit residuales, aunque hay un porcentaje bajo que desarrollan severas limitaciones funcionales, deformidades óseas y rigideces articulares, por lo que el tratamiento debe iniciarse inmediatamente después del parto, una vez efectuado el diagnóstico, este tratamiento inicial debe ser conservador en primera instancia, ya que los intentos de recuperación quirúrgica inicial son decepcionantes por la inflamación y por la falta de raíces neurales en el recién nacido.
El tratamiento conservador tiene por objetivo prevenir deformidades durante la recuperación, realizando cinesiterapia pasiva frecuente para evitar las deformidades que puede ocasionar la inmovilización. El principio de recuperación en los primeros 7 días de vida es indicio de un buen pronóstico. Cuando la recuperación se inicia más tardíamente, en el transcurso de los primeros 3 meses, será en general incompleta. Se valorarán las secuelas entre los 6 meses y un año, donde nos permitirá sentar un diagnóstico exacto de las lesiones y ser tratadas específicamente.
En Premium Health & Sport contamos con profesionales cualificados y con los conocimientos necesarios para abordar este tipo de patologías.
Bibliografía:
- Parálisis del plexo braquial como traumatismo obstétrico L.C. Tejerizo-López, F.J. Monleón-Sancho*, A. Tejerizo-García y F.J. Monleón-Alegre* Servicio de Obstetricia y Ginecología. Hospital Virgen de la Vega. Salamanca. España. *Departamento de Obstetricia y Ginecología. Hospital Universitario La Fe. Valencia. España.
- La parálisis del plexo braquial asociada al nacimiento. Revisión de 30 casos A. García Bravo1, A. Rodríguez Zurita2, A. Melián Suárez1, C. Blanco Soler2, J.Mª Limiñana Cañal3, J.A. García Hernández2, A. Gómez García1. Hospital Universitario Materno-Infantil de Canarias. Las Palmas de Gran Canaria 3Departamento de Ciencias Clínicas. Universidad de Las Palmas de Gran Canaria.
Entradas relacionadas
Exposoma y salud: cómo tu entorno influye en tu bienestar
Tus genes no son tu destino.La forma en que duermes, te mueves, comes, respiras, trabajas y gestionas el estrés —junto con factores como el aire, la luz, el ruido o los productos que te rodean— influy [...]

Prevención y recuperación de lesiones de hombro en CrossFit®
>Prevención y recuperación de lesiones de hombro en CrossFit® El CrossFit® es un programa de entrenamiento funcional de alta intensidad que combina levantamiento olímpico, gimnasia, halterofilia y tra [...]

¿Por qué es tan importante que tu bebé aprenda a sentarse?
La sedestación —es decir, la capacidad del bebé para mantenerse sentado sin apoyo— es uno de los grandes hitos del desarrollo motor infantil. Aunque suele recibir menos atención que el gateo o los pri [...]



